Ormai da qualche anno la cardioncologia riceve sempre più attenzione da parte dell’intera comunità scientifica internazionale, riprova ne è, dopo il successo riscosso nelle precedenti edizioni, la decisione del board scientifico di concederle ancor più risonanza confezionando ad hoc il seguitissimo Minimaster svoltosi in Sala del Tempio.
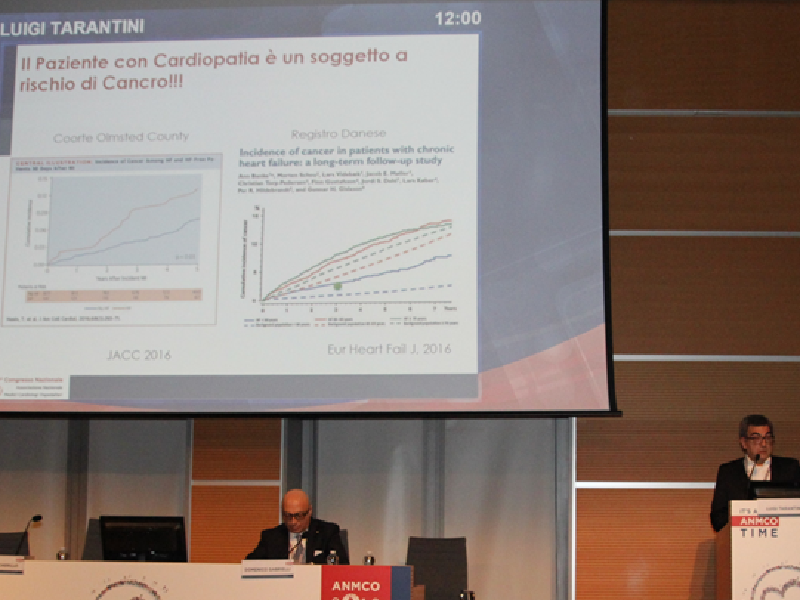
La relazione tra cancro e malattie cardiovascolari è di tipo bidirezionale, infatti non solo il principale hall marker nello sviluppo di una neoplasia, oltre all’alterazione genomica, è rappresentato da uno stato infiammatorio cronico, ma il cancro condivide spesso anche gli stessi fattori di rischio delle malattie cardiovascolari. Strategico appare dunque riconoscere il rischio cardiovascolare e di conseguenza attuare tutti gli interventi preventivi per l’ottenimento dei goals terapeutici comuni ad entrambe queste due condizioni. È ben noto come numerose terapie antitumorali abbiano un potenziale effetto cardiotossico, ben il 33% dei pazienti sopravvissuti ad un tumore infatti, muore a causa di una malattia cardiovascolare che può manifestarsi già durante il trattamento anti-tumorale o dopo giorni/mesi, oppure anche dopo molti anni da quest’ultimo. Da ciò si evince l’importanza della sorveglianza e del monitoraggio del paziente oncologico, soprattutto di quello ad alto rischio, al fine di prevenire, identificare e trattare le possibili complicanze cardiovascolari associate. L’effetto cardiotossico forse più conosciuto è la disfunzione ventricolare sinistra sia sintomatica che asintomatica. L’imaging cardiovascolare, grazie alle metodiche più innovative e avanzate, ancor più se associate ai biomarcatori umorali, riveste un ruolo di primo ordine nell’identificazione del danno già nelle sue fasi iniziali, subcliniche, al fine di poter attuare prontamente tutte le misure cardioprotettive necessarie per rallentarne o arrestarne la progressione. Più controversi, al contrario, i risultati in termini di outcome degli interventi in prevenzione primaria. Oltre alle terapie farmacologiche, anche la radioterapia può comportare serie alterazioni che riguardano il miocardio, le valvole, il sistema di conduzione, cosi come i vasi coronarici dove causano un’aterosclerosi accelerata e una rarefazione del letto capillare; in media occorrono circa 15 anni perché il danno possa estrinsecarsi fenotipicamente a riprova di quanto risulti fondamentale un attento e continuo follow-up del paziente. Ormai risulta ben codificata la stretta associazione tra cancro e Trombo-Embolismo Venoso, meno chiara invece la correlazione causa-effetto con la Fibrillazione Atriale (FA), nonostante ¼ dell’intera popolazione con FA abbia anche una neoplasia. L’associazione con queste due condizioni complica ulteriormente gli scenari clinici del paziente oncologico e soprattutto le scelte terapeutiche necessariamente “tailored” sul singolo paziente, poichè uno dei problemi principali nel paziente neoplastico è l’interazione farmacologica tra le diverse terapie concomitanti, ancor più nei pazienti anziani a causa dei fisiologici cambiamenti nella farmacocinetica e farmacodinamica e delle numerose comorbilità presenti. Altro aspetto non meno importante è la gestione del paziente oncologico portatore di device, in particolare pacemaker e defibrillatore, dove le problematiche iniziano fin dalla corretta indicazione all’impianto e riguardano anche i temibili rischi infettivi, le interferenze elettromagnetiche, la necessità di indagini diagnostiche specifiche (RM) o di terapie chirurgiche e/o radianti, per non parlare del problema forse più complesso, la gestione del fine vita. L’elemento chiave per affrontare tutte le molteplici problematiche gestionali del paziente cardioncologico è rappresentato dalla costituzione di un team multidisciplinare che veda il cardiologo interagire attivamente e bidirezionalmente con l’oncologo e il medico di assistenza primaria, passando per il radiologo, il biologo clinico e il genetista.